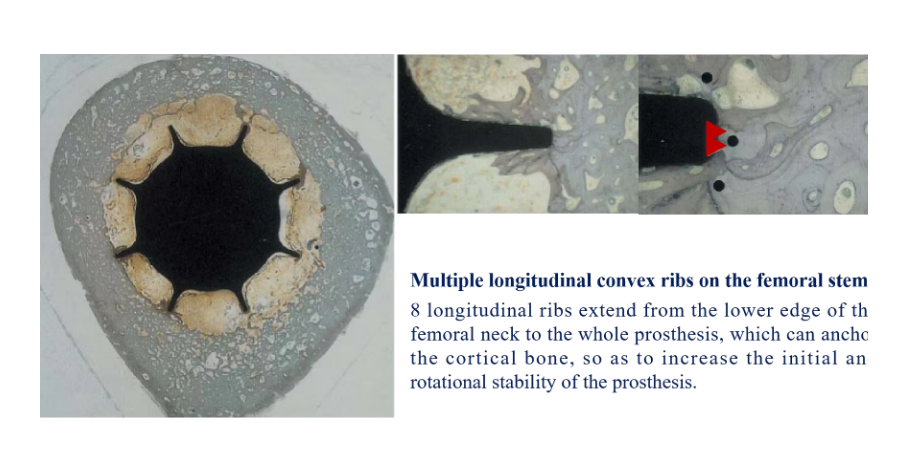
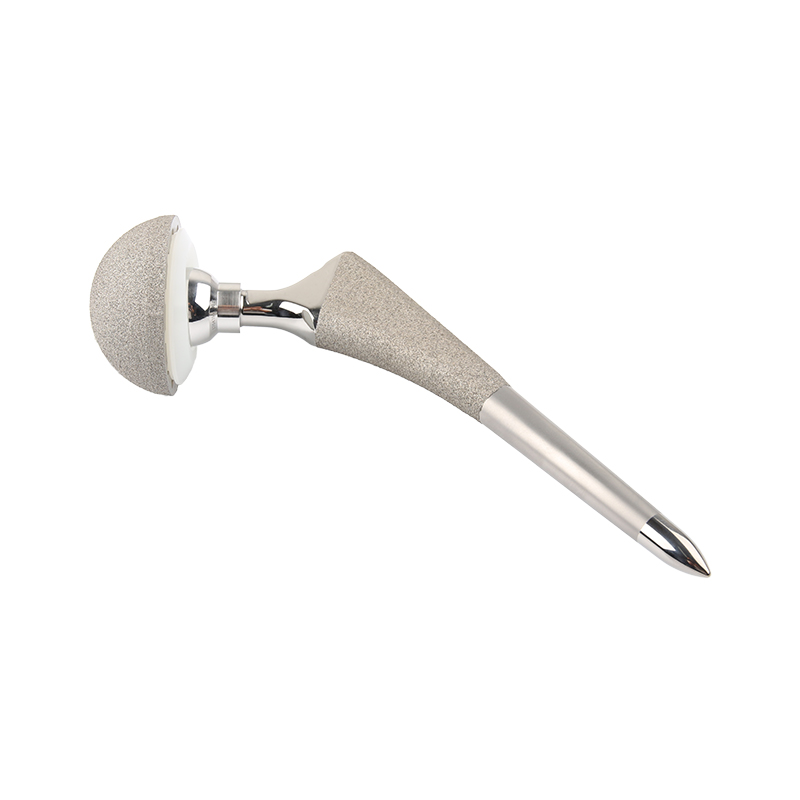
ਸਭ ਤੋਂ ਵੱਧ ਵਿਕਣ ਵਾਲਾ ਡੀਡੀਐਸ ਟਾਈਟੇਨੀਅਮ ਹਿੱਪ ਅਤੇ ਜੋੜ ਇਮਪਲਾਂਟ ਪ੍ਰੋਸਥੇਸਿਸ
ਸੰਕੇਤ
● ਮੁੱਢਲੀ ਨਕਲੀ ਕਮਰ ਬਦਲਣਾ
● ਪ੍ਰੌਕਸੀਮਲ ਫੀਮਰ ਵਿਕਾਰ
● ਪ੍ਰੌਕਸੀਮਲ ਫੀਮਰ ਫ੍ਰੈਕਚਰ
● ਪ੍ਰੌਕਸੀਮਲ ਫੀਮਰ ਦਾ ਓਸਟੀਓਸਕਲੇਰੋਸਿਸ
● ਪ੍ਰੌਕਸੀਮਲ ਫੈਮੋਰਲ ਹੱਡੀ ਦਾ ਨੁਕਸਾਨ
● ਸੋਧ ਨਕਲੀ ਕਮਰ ਜੋੜ ਬਦਲਣਾ
● ਪੈਰੀਪ੍ਰੋਸਟੈਟਿਕ ਫੈਮੋਰਲ ਫ੍ਰੈਕਚਰ
● ਪ੍ਰੋਸਥੈਟਿਕ ਢਿੱਲਾ ਹੋਣਾ
● ਬਦਲਣ ਤੋਂ ਬਾਅਦ ਇਨਫੈਕਸ਼ਨਾਂ ਨੂੰ ਕੰਟਰੋਲ ਕੀਤਾ ਜਾਂਦਾ ਹੈ।
ਡਿਜ਼ਾਈਨ ਸਿਧਾਂਤ
ਡੀਡੀਐਸ ਸੀਮੈਂਟਲੈੱਸ ਰਿਵੀਜ਼ਨ ਸਟੈਮ ਲਈ ਡਿਜ਼ਾਈਨ ਸਿਧਾਂਤ ਲੰਬੇ ਸਮੇਂ ਦੀ ਸਥਿਰਤਾ, ਫਿਕਸੇਸ਼ਨ ਅਤੇ ਹੱਡੀਆਂ ਦੇ ਵਾਧੇ ਨੂੰ ਪ੍ਰਾਪਤ ਕਰਨ 'ਤੇ ਕੇਂਦ੍ਰਿਤ ਹਨ। ਇੱਥੇ ਕੁਝ ਮੁੱਖ ਡਿਜ਼ਾਈਨ ਸਿਧਾਂਤ ਹਨ:
ਪੋਰਸ ਕੋਟਿੰਗ: ਸੀਮੈਂਟ ਰਹਿਤ ਰੀਵਿਜ਼ਨ ਸਟੈਮ ਦੀ ਸਤ੍ਹਾ 'ਤੇ ਆਮ ਤੌਰ 'ਤੇ ਇੱਕ ਪੋਰਸ ਕੋਟਿੰਗ ਹੁੰਦੀ ਹੈ ਜੋ ਹੱਡੀ ਦੇ ਸੰਪਰਕ ਵਿੱਚ ਆਉਂਦੀ ਹੈ। ਇਹ ਪੋਰਸ ਕੋਟਿੰਗ ਹੱਡੀਆਂ ਦੇ ਵਧਣ ਅਤੇ ਇਮਪਲਾਂਟ ਅਤੇ ਹੱਡੀ ਦੇ ਵਿਚਕਾਰ ਮਕੈਨੀਕਲ ਇੰਟਰਲੌਕਿੰਗ ਨੂੰ ਵਧਾਉਣ ਦੀ ਆਗਿਆ ਦਿੰਦੀ ਹੈ। ਪੋਰਸ ਕੋਟਿੰਗ ਦੀ ਕਿਸਮ ਅਤੇ ਬਣਤਰ ਵੱਖ-ਵੱਖ ਹੋ ਸਕਦੀ ਹੈ, ਪਰ ਟੀਚਾ ਇੱਕ ਖੁਰਦਰੀ ਸਤਹ ਪ੍ਰਦਾਨ ਕਰਨਾ ਹੈ ਜੋ ਓਸਿਓਇੰਟੀਗ੍ਰੇਸ਼ਨ ਨੂੰ ਉਤਸ਼ਾਹਿਤ ਕਰਦੀ ਹੈ।
ਮਾਡਿਊਲਰ ਡਿਜ਼ਾਈਨ: ਰਿਵੀਜ਼ਨ ਸਟੈਮ ਵਿੱਚ ਅਕਸਰ ਵੱਖ-ਵੱਖ ਮਰੀਜ਼ਾਂ ਦੇ ਸਰੀਰ ਵਿਗਿਆਨ ਨੂੰ ਅਨੁਕੂਲ ਬਣਾਉਣ ਅਤੇ ਇੰਟਰਾਓਪਰੇਟਿਵ ਐਡਜਸਟਮੈਂਟ ਦੀ ਆਗਿਆ ਦੇਣ ਲਈ ਇੱਕ ਮਾਡਿਊਲਰ ਡਿਜ਼ਾਈਨ ਹੁੰਦਾ ਹੈ। ਇਹ ਮਾਡਿਊਲਰਿਟੀ ਸਰਜਨਾਂ ਨੂੰ ਅਨੁਕੂਲ ਫਿੱਟ ਅਤੇ ਅਲਾਈਨਮੈਂਟ ਪ੍ਰਾਪਤ ਕਰਨ ਲਈ ਵੱਖ-ਵੱਖ ਸਟੈਮ ਲੰਬਾਈ, ਆਫਸੈੱਟ ਵਿਕਲਪਾਂ ਅਤੇ ਸਿਰ ਦੇ ਆਕਾਰ ਦੀ ਚੋਣ ਕਰਨ ਦੀ ਆਗਿਆ ਦਿੰਦੀ ਹੈ। ਵਧਾਇਆ ਗਿਆ ਪ੍ਰੌਕਸੀਮਲ ਫਿਕਸੇਸ਼ਨ:
ਡੀਡੀਐਸ ਸੀਮੈਂਟ ਰਹਿਤ ਰੀਵਿਜ਼ਨ ਸਟੈਮ ਫਿਕਸੇਸ਼ਨ ਨੂੰ ਵਧਾਉਣ ਲਈ ਪ੍ਰੌਕਸੀਮਲ ਹਿੱਸੇ ਵਿੱਚ ਬੰਸਰੀ, ਫਿਨਸ ਜਾਂ ਪਸਲੀਆਂ ਵਰਗੀਆਂ ਵਿਸ਼ੇਸ਼ਤਾਵਾਂ ਨੂੰ ਸ਼ਾਮਲ ਕਰ ਸਕਦੇ ਹਨ। ਇਹ ਵਿਸ਼ੇਸ਼ਤਾਵਾਂ ਹੱਡੀਆਂ ਨਾਲ ਜੁੜਦੀਆਂ ਹਨ ਅਤੇ ਵਾਧੂ ਸਥਿਰਤਾ ਪ੍ਰਦਾਨ ਕਰਦੀਆਂ ਹਨ, ਇਮਪਲਾਂਟ ਢਿੱਲੇ ਹੋਣ ਜਾਂ ਮਾਈਕ੍ਰੋਮੋਸ਼ਨ ਨੂੰ ਰੋਕਦੀਆਂ ਹਨ।
ਕੁੱਲ ਹਿੱਪ ਇਮਪਲਾਂਟ ਕਲੀਨਿਕਲ ਐਪਲੀਕੇਸ਼ਨ

ਸੰਕੇਤ
ਕਮਰ ਜੋੜ ਇੱਕ ਸਰਜੀਕਲ ਪ੍ਰਕਿਰਿਆ ਹੈ ਜਿਸਦਾ ਉਦੇਸ਼ ਮਰੀਜ਼ਾਂ ਦੀ ਗਤੀਸ਼ੀਲਤਾ ਨੂੰ ਬਿਹਤਰ ਬਣਾਉਣਾ ਅਤੇ ਖਰਾਬ ਹੋਏ ਕਮਰ ਜੋੜ ਨੂੰ ਨਕਲੀ ਹਿੱਸਿਆਂ ਨਾਲ ਬਦਲ ਕੇ ਦਰਦ ਨੂੰ ਘਟਾਉਣਾ ਹੈ। ਇਹ ਆਮ ਤੌਰ 'ਤੇ ਉਦੋਂ ਕੀਤਾ ਜਾਂਦਾ ਹੈ ਜਦੋਂ ਇਮਪਲਾਂਟ ਨੂੰ ਸਹਾਰਾ ਦੇਣ ਅਤੇ ਸਥਿਰ ਕਰਨ ਲਈ ਕਾਫ਼ੀ ਸਿਹਤਮੰਦ ਹੱਡੀਆਂ ਦਾ ਸਬੂਤ ਹੁੰਦਾ ਹੈ। THA ਦੀ ਸਿਫਾਰਸ਼ ਉਨ੍ਹਾਂ ਮਰੀਜ਼ਾਂ ਲਈ ਕੀਤੀ ਜਾਂਦੀ ਹੈ ਜੋ ਕਮਰ ਜੋੜਾਂ ਦੇ ਗੰਭੀਰ ਦਰਦ ਅਤੇ/ਜਾਂ ਅਪੰਗਤਾ ਤੋਂ ਪੀੜਤ ਹਨ ਜਿਵੇਂ ਕਿ ਓਸਟੀਓਆਰਥਾਈਟਿਸ, ਟਰੌਮੈਟਿਕ ਗਠੀਏ, ਰਾਇਮੇਟਾਇਡ ਗਠੀਏ, ਅਤੇ ਜਮਾਂਦਰੂ ਕਮਰ ਡਿਸਪਲੇਸੀਆ। ਇਹ ਫੀਮੋਰਲ ਸਿਰ ਦੇ ਐਵੈਸਕੁਲਰ ਨੈਕਰੋਸਿਸ, ਫੀਮੋਰਲ ਸਿਰ ਜਾਂ ਗਰਦਨ ਦੇ ਤੀਬਰ ਟਰੌਮੈਟਿਕ ਫ੍ਰੈਕਚਰ, ਪਿਛਲੀਆਂ ਕਮਰ ਸਰਜਰੀਆਂ ਵਿੱਚ ਅਸਫਲ ਰਹਿਣ, ਅਤੇ ਐਨਕਾਈਲੋਸਿਸ ਦੇ ਕੁਝ ਮਾਮਲਿਆਂ ਲਈ ਵੀ ਦਰਸਾਇਆ ਗਿਆ ਹੈ। ਦੂਜੇ ਪਾਸੇ, ਹੇਮੀ-ਹਿੱਪ ਆਰਥਰੋਪਲਾਸਟੀ, ਇੱਕ ਸਰਜੀਕਲ ਵਿਕਲਪ ਹੈ ਜੋ ਉਹਨਾਂ ਮਰੀਜ਼ਾਂ ਲਈ ਢੁਕਵਾਂ ਹੈ ਜਿਨ੍ਹਾਂ ਕੋਲ ਇੱਕ ਸੰਤੋਸ਼ਜਨਕ ਕੁਦਰਤੀ ਕਮਰ ਸਾਕਟ (ਐਸੀਟੈਬੂਲਮ) ਹੈ ਅਤੇ ਫੀਮੋਰਲ ਸਟੈਮ ਨੂੰ ਸਹਾਰਾ ਦੇਣ ਲਈ ਕਾਫ਼ੀ ਫੀਮੋਰਲ ਹੱਡੀ ਹੈ। ਇਹ ਪ੍ਰਕਿਰਿਆ ਖਾਸ ਤੌਰ 'ਤੇ ਖਾਸ ਸਥਿਤੀਆਂ ਵਿੱਚ ਦਰਸਾਈ ਜਾਂਦੀ ਹੈ, ਜਿਸ ਵਿੱਚ ਫੀਮੋਰਲ ਸਿਰ ਜਾਂ ਗਰਦਨ ਦੇ ਤੀਬਰ ਫ੍ਰੈਕਚਰ ਸ਼ਾਮਲ ਹਨ ਜਿਨ੍ਹਾਂ ਨੂੰ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਢੰਗ ਨਾਲ ਘਟਾਇਆ ਨਹੀਂ ਜਾ ਸਕਦਾ ਅਤੇ ਅੰਦਰੂਨੀ ਫਿਕਸੇਸ਼ਨ ਨਾਲ ਇਲਾਜ ਨਹੀਂ ਕੀਤਾ ਜਾ ਸਕਦਾ, ਕਮਰ ਦੇ ਫ੍ਰੈਕਚਰ ਡਿਸਲੋਕੇਸ਼ਨ ਜਿਨ੍ਹਾਂ ਨੂੰ ਸਹੀ ਢੰਗ ਨਾਲ ਘਟਾਇਆ ਨਹੀਂ ਜਾ ਸਕਦਾ ਅਤੇ ਅੰਦਰੂਨੀ ਫਿਕਸੇਸ਼ਨ ਨਾਲ ਇਲਾਜ ਨਹੀਂ ਕੀਤਾ ਜਾ ਸਕਦਾ, ਫੀਮੋਰਲ ਸਿਰ ਦਾ ਐਵੈਸਕੁਲਰ ਨੈਕਰੋਸਿਸ, ਫੀਮੋਰਲ ਗਰਦਨ ਦੇ ਫ੍ਰੈਕਚਰ ਦਾ ਗੈਰ-ਯੂਨੀਅਨ, ਬਜ਼ੁਰਗ ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਕੁਝ ਉੱਚ ਸਬਕੈਪੀਟਲ ਅਤੇ ਫੀਮੋਰਲ ਗਰਦਨ ਦੇ ਫ੍ਰੈਕਚਰ, ਡੀਜਨਰੇਟਿਵ ਗਠੀਆ ਜੋ ਸਿਰਫ ਫੀਮੋਰਲ ਸਿਰ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰਦਾ ਹੈ ਅਤੇ ਐਸੀਟੈਬੂਲਮ ਨੂੰ ਬਦਲਣ ਦੀ ਲੋੜ ਨਹੀਂ ਹੁੰਦੀ ਹੈ, ਅਤੇ ਨਾਲ ਹੀ ਸਿਰਫ ਫੀਮੋਰਲ ਸਿਰ/ਗਰਦਨ ਅਤੇ/ਜਾਂ ਪ੍ਰੌਕਸੀਮਲ ਫੀਮਰ ਨੂੰ ਸ਼ਾਮਲ ਕਰਨ ਵਾਲੇ ਰੋਗ ਜੋ ਹੇਮੀ-ਹਿੱਪ ਆਰਥਰੋਪਲਾਸਟੀ ਦੁਆਰਾ ਢੁਕਵੇਂ ਢੰਗ ਨਾਲ ਹੱਲ ਕੀਤੇ ਜਾ ਸਕਦੇ ਹਨ। ਟੋਟਲ ਹਿੱਪ ਆਰਥਰੋਪਲਾਸਟੀ ਅਤੇ ਹੇਮੀ-ਹਿੱਪ ਆਰਥਰੋਪਲਾਸਟੀ ਵਿਚਕਾਰ ਫੈਸਲਾ ਵੱਖ-ਵੱਖ ਕਾਰਕਾਂ 'ਤੇ ਨਿਰਭਰ ਕਰਦਾ ਹੈ, ਜਿਵੇਂ ਕਿ ਕਮਰ ਦੀ ਸਥਿਤੀ ਦੀ ਗੰਭੀਰਤਾ ਅਤੇ ਪ੍ਰਕਿਰਤੀ, ਮਰੀਜ਼ ਦੀ ਉਮਰ ਅਤੇ ਸਮੁੱਚੀ ਸਿਹਤ, ਅਤੇ ਸਰਜਨ ਦੀ ਮੁਹਾਰਤ ਅਤੇ ਤਰਜੀਹ। ਦੋਵਾਂ ਪ੍ਰਕਿਰਿਆਵਾਂ ਨੇ ਗਤੀਸ਼ੀਲਤਾ ਨੂੰ ਬਹਾਲ ਕਰਨ, ਦਰਦ ਘਟਾਉਣ ਅਤੇ ਵੱਖ-ਵੱਖ ਕਮਰ ਜੋੜਾਂ ਦੇ ਵਿਕਾਰ ਤੋਂ ਪੀੜਤ ਮਰੀਜ਼ਾਂ ਲਈ ਜੀਵਨ ਦੀ ਗੁਣਵੱਤਾ ਵਿੱਚ ਸੁਧਾਰ ਕਰਨ ਵਿੱਚ ਪ੍ਰਭਾਵਸ਼ੀਲਤਾ ਦਾ ਪ੍ਰਦਰਸ਼ਨ ਕੀਤਾ ਹੈ। ਮਰੀਜ਼ਾਂ ਲਈ ਇਹ ਜ਼ਰੂਰੀ ਹੈ ਕਿ ਉਹ ਆਪਣੇ ਆਰਥੋਪੀਡਿਕ ਸਰਜਨਾਂ ਨਾਲ ਸਲਾਹ-ਮਸ਼ਵਰਾ ਕਰਨ ਤਾਂ ਜੋ ਉਨ੍ਹਾਂ ਦੇ ਵਿਅਕਤੀਗਤ ਹਾਲਾਤਾਂ ਦੇ ਆਧਾਰ 'ਤੇ ਸਭ ਤੋਂ ਢੁਕਵੀਂ ਸਰਜਰੀ ਵਿਕਲਪ ਨਿਰਧਾਰਤ ਕੀਤਾ ਜਾ ਸਕੇ।
ਡੀਡੀਐਸ ਹਿੱਪ ਸਟੈਮ ਵੇਰਵੇ
| ਡੰਡੀ ਦੀ ਲੰਬਾਈ | ਦੂਰੀ ਵਿਆਸ | ਬੱਚੇਦਾਨੀ ਦੇ ਮੂੰਹ ਦੀ ਲੰਬਾਈ
| ਆਫਸੈੱਟ |
| 190mm/225mm | 9.3 ਮਿਲੀਮੀਟਰ
| 56.6 ਮਿਲੀਮੀਟਰ | 40.0 ਮਿਲੀਮੀਟਰ |
| 190mm/225mm/265mm | 10.3 ਮਿਲੀਮੀਟਰ | 59.4 ਮਿਲੀਮੀਟਰ | 42.0 ਮਿਲੀਮੀਟਰ |
| 190mm/225mm/265mm | 11.3 ਮਿਲੀਮੀਟਰ | 59.4 ਮਿਲੀਮੀਟਰ | 42.0 ਮਿਲੀਮੀਟਰ |
| 190mm/225mm/265mm | 12.3 ਮਿਲੀਮੀਟਰ | 59.4 ਮਿਲੀਮੀਟਰ | 42.0 ਮਿਲੀਮੀਟਰ |
| 225mm/265mm | 13.3 ਮਿਲੀਮੀਟਰ | 59.4 ਮਿਲੀਮੀਟਰ | 42.0 ਮਿਲੀਮੀਟਰ |
| 225mm/265mm | 14.3 ਮਿਲੀਮੀਟਰ | 62.2 ਮਿਲੀਮੀਟਰ | 44.0 ਮਿਲੀਮੀਟਰ |
| 225mm/265mm | 15.3 ਮਿਲੀਮੀਟਰ | 62.2 ਮਿਲੀਮੀਟਰ | 44.0 ਮਿਲੀਮੀਟਰ |
ਕਮਰ ਜੋੜ ਦੇ ਸੰਕੇਤ
ਟੋਟਲ ਹਿੱਪ ਆਰਥਰੋਪਲਾਸਟੀ (THA) ਇੱਕ ਸਰਜੀਕਲ ਪ੍ਰਕਿਰਿਆ ਹੈ ਜਿਸਦਾ ਉਦੇਸ਼ ਮਰੀਜ਼ਾਂ ਦੀ ਗਤੀਸ਼ੀਲਤਾ ਨੂੰ ਬਿਹਤਰ ਬਣਾਉਣਾ ਅਤੇ ਖਰਾਬ ਹੋਏ ਕਮਰ ਜੋੜ ਨੂੰ ਨਕਲੀ ਹਿੱਸਿਆਂ ਨਾਲ ਬਦਲ ਕੇ ਦਰਦ ਨੂੰ ਘਟਾਉਣਾ ਹੈ। ਇਹ ਆਮ ਤੌਰ 'ਤੇ ਉਦੋਂ ਕੀਤਾ ਜਾਂਦਾ ਹੈ ਜਦੋਂ ਇਮਪਲਾਂਟ ਨੂੰ ਸਹਾਰਾ ਦੇਣ ਅਤੇ ਸਥਿਰ ਕਰਨ ਲਈ ਕਾਫ਼ੀ ਸਿਹਤਮੰਦ ਹੱਡੀਆਂ ਦਾ ਸਬੂਤ ਹੁੰਦਾ ਹੈ। THA ਦੀ ਸਿਫਾਰਸ਼ ਉਨ੍ਹਾਂ ਮਰੀਜ਼ਾਂ ਲਈ ਕੀਤੀ ਜਾਂਦੀ ਹੈ ਜੋ ਕਮਰ ਜੋੜਾਂ ਦੇ ਗੰਭੀਰ ਦਰਦ ਅਤੇ/ਜਾਂ ਅਪੰਗਤਾ ਤੋਂ ਪੀੜਤ ਹਨ ਜਿਵੇਂ ਕਿ ਓਸਟੀਓਆਰਥਾਈਟਿਸ, ਟਰੌਮੈਟਿਕ ਆਰਥਰਾਈਟਿਸ, ਰਾਇਮੇਟਾਇਡ ਆਰਥਰਾਈਟਿਸ, ਅਤੇ ਜਮਾਂਦਰੂ ਕਮਰ ਡਿਸਪਲੇਸੀਆ। ਇਹ ਫੀਮੋਰਲ ਸਿਰ ਦੇ ਐਵੈਸਕੁਲਰ ਨੈਕਰੋਸਿਸ, ਫੀਮੋਰਲ ਸਿਰ ਜਾਂ ਗਰਦਨ ਦੇ ਤੀਬਰ ਟਰੌਮੈਟਿਕ ਫ੍ਰੈਕਚਰ, ਪਿਛਲੀਆਂ ਕਮਰ ਸਰਜਰੀਆਂ ਵਿੱਚ ਅਸਫਲ ਰਹਿਣ, ਅਤੇ ਐਨਕਾਈਲੋਸਿਸ ਦੇ ਕੁਝ ਮਾਮਲਿਆਂ ਲਈ ਵੀ ਦਰਸਾਇਆ ਗਿਆ ਹੈ। ਦੂਜੇ ਪਾਸੇ, ਹੇਮੀ-ਹਿੱਪ ਆਰਥਰੋਪਲਾਸਟੀ ਇੱਕ ਸਰਜੀਕਲ ਵਿਕਲਪ ਹੈ ਜੋ ਉਹਨਾਂ ਮਰੀਜ਼ਾਂ ਲਈ ਢੁਕਵਾਂ ਹੈ ਜਿਨ੍ਹਾਂ ਕੋਲ ਇੱਕ ਸੰਤੋਸ਼ਜਨਕ ਕੁਦਰਤੀ ਕਮਰ ਸਾਕਟ (ਐਸੀਟੈਬੂਲਮ) ਹੈ ਅਤੇ ਫੀਮੋਰਲ ਸਟੈਮ ਨੂੰ ਸਹਾਰਾ ਦੇਣ ਲਈ ਕਾਫ਼ੀ ਫੀਮੋਰਲ ਹੱਡੀ ਹੈ। ਇਹ ਪ੍ਰਕਿਰਿਆ ਖਾਸ ਤੌਰ 'ਤੇ ਖਾਸ ਸਥਿਤੀਆਂ ਵਿੱਚ ਦਰਸਾਈ ਜਾਂਦੀ ਹੈ, ਜਿਸ ਵਿੱਚ ਫੀਮੋਰਲ ਸਿਰ ਜਾਂ ਗਰਦਨ ਦੇ ਤੀਬਰ ਫ੍ਰੈਕਚਰ ਸ਼ਾਮਲ ਹਨ ਜਿਨ੍ਹਾਂ ਨੂੰ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਢੰਗ ਨਾਲ ਘਟਾਇਆ ਨਹੀਂ ਜਾ ਸਕਦਾ ਅਤੇ ਅੰਦਰੂਨੀ ਫਿਕਸੇਸ਼ਨ ਨਾਲ ਇਲਾਜ ਨਹੀਂ ਕੀਤਾ ਜਾ ਸਕਦਾ, ਕਮਰ ਦੇ ਫ੍ਰੈਕਚਰ ਡਿਸਲੋਕੇਸ਼ਨ ਜਿਨ੍ਹਾਂ ਨੂੰ ਸਹੀ ਢੰਗ ਨਾਲ ਘਟਾਇਆ ਨਹੀਂ ਜਾ ਸਕਦਾ ਅਤੇ ਅੰਦਰੂਨੀ ਫਿਕਸੇਸ਼ਨ ਨਾਲ ਇਲਾਜ ਨਹੀਂ ਕੀਤਾ ਜਾ ਸਕਦਾ, ਫੀਮੋਰਲ ਸਿਰ ਦਾ ਐਵੈਸਕੁਲਰ ਨੈਕਰੋਸਿਸ, ਫੀਮੋਰਲ ਗਰਦਨ ਦੇ ਫ੍ਰੈਕਚਰ ਦਾ ਗੈਰ-ਯੂਨੀਅਨ, ਬਜ਼ੁਰਗ ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਕੁਝ ਉੱਚ ਸਬਕੈਪੀਟਲ ਅਤੇ ਫੀਮੋਰਲ ਗਰਦਨ ਦੇ ਫ੍ਰੈਕਚਰ, ਡੀਜਨਰੇਟਿਵ ਗਠੀਆ ਜੋ ਸਿਰਫ ਫੀਮੋਰਲ ਸਿਰ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰਦਾ ਹੈ ਅਤੇ ਐਸੀਟੈਬੂਲਮ ਨੂੰ ਬਦਲਣ ਦੀ ਲੋੜ ਨਹੀਂ ਹੁੰਦੀ ਹੈ, ਅਤੇ ਨਾਲ ਹੀ ਸਿਰਫ ਫੀਮੋਰਲ ਸਿਰ/ਗਰਦਨ ਅਤੇ/ਜਾਂ ਪ੍ਰੌਕਸੀਮਲ ਫੀਮਰ ਨੂੰ ਸ਼ਾਮਲ ਕਰਨ ਵਾਲੇ ਰੋਗ ਜੋ ਹੇਮੀ-ਹਿੱਪ ਆਰਥਰੋਪਲਾਸਟੀ ਦੁਆਰਾ ਢੁਕਵੇਂ ਢੰਗ ਨਾਲ ਹੱਲ ਕੀਤੇ ਜਾ ਸਕਦੇ ਹਨ। ਟੋਟਲ ਹਿੱਪ ਆਰਥਰੋਪਲਾਸਟੀ ਅਤੇ ਹੇਮੀ-ਹਿੱਪ ਆਰਥਰੋਪਲਾਸਟੀ ਵਿਚਕਾਰ ਫੈਸਲਾ ਵੱਖ-ਵੱਖ ਕਾਰਕਾਂ 'ਤੇ ਨਿਰਭਰ ਕਰਦਾ ਹੈ, ਜਿਵੇਂ ਕਿ ਕਮਰ ਦੀ ਸਥਿਤੀ ਦੀ ਗੰਭੀਰਤਾ ਅਤੇ ਪ੍ਰਕਿਰਤੀ, ਮਰੀਜ਼ ਦੀ ਉਮਰ ਅਤੇ ਸਮੁੱਚੀ ਸਿਹਤ, ਅਤੇ ਸਰਜਨ ਦੀ ਮੁਹਾਰਤ ਅਤੇ ਤਰਜੀਹ। ਦੋਵਾਂ ਪ੍ਰਕਿਰਿਆਵਾਂ ਨੇ ਗਤੀਸ਼ੀਲਤਾ ਨੂੰ ਬਹਾਲ ਕਰਨ, ਦਰਦ ਘਟਾਉਣ ਅਤੇ ਵੱਖ-ਵੱਖ ਕਮਰ ਜੋੜਾਂ ਦੇ ਵਿਕਾਰ ਤੋਂ ਪੀੜਤ ਮਰੀਜ਼ਾਂ ਲਈ ਜੀਵਨ ਦੀ ਗੁਣਵੱਤਾ ਵਿੱਚ ਸੁਧਾਰ ਕਰਨ ਵਿੱਚ ਪ੍ਰਭਾਵਸ਼ੀਲਤਾ ਦਾ ਪ੍ਰਦਰਸ਼ਨ ਕੀਤਾ ਹੈ। ਮਰੀਜ਼ਾਂ ਲਈ ਇਹ ਜ਼ਰੂਰੀ ਹੈ ਕਿ ਉਹ ਆਪਣੇ ਆਰਥੋਪੀਡਿਕ ਸਰਜਨਾਂ ਨਾਲ ਸਲਾਹ-ਮਸ਼ਵਰਾ ਕਰਨ ਤਾਂ ਜੋ ਉਨ੍ਹਾਂ ਦੇ ਵਿਅਕਤੀਗਤ ਹਾਲਾਤਾਂ ਦੇ ਆਧਾਰ 'ਤੇ ਸਭ ਤੋਂ ਢੁਕਵੀਂ ਸਰਜਰੀ ਵਿਕਲਪ ਨਿਰਧਾਰਤ ਕੀਤਾ ਜਾ ਸਕੇ।